Estudios Audiológicos
- Audiometría por juego (Menores de 7 años)
- Audiometría por método
- Audiometría por respuestas eléctricas
- Audiometría tonal y audiometría a campo libre
- Audiometria de alta frecuencia
- CERA
- BERA – Potenciales Evocados Auditivos
- Electrococleografia
- Electroneuronografía
- Examen vestibular – Nystagmografia
- Impedanciometria
- Laboratorio de la voz
- Logoaudiometria y por vía osea
- Otoemisiones acusticas
- Potenciales evocados auditivos
- Potenciales miogénicos vestibulares (Cvemps)
- Prueba del juicio (Harris)
- Prueba Función Tubárica
- Pruebas supraliminares
- Respuestas evocadas de tronco cerebral
- Test de Glicerol (Realizar receta de glicerol)
- Timpanometria
UNIDAD DE ELECTROFISIOLOGÍA AUDITIVA: JEFE DR CARLOS RAMOS
COORDINADORA DE AUDIOLOGÍA: LIC. MARIANA CARDONA
Exámenes Complementarios
Este estudio se utiliza para detectar las alteraciones respiratorias durante el sueño bajo la dirección y supervisión del Dr. Daniel Pérez Chada. www.danielperezchada.com
Dentro de las alteraciones del sueño, el Síndrome de Apneas Obstructivas del Sueño (SAOS) constituye una de las formas más frecuentes y con mayor impacto médico y social. El diagnóstico de SAOS se establece mediante la anamnesis y la polisomnografía. Esta técnica permite el registro continuo de una serie de indicadores fisiológicos a fin de valorar la función respiratoria durante las distintas etapas del sueño. Nuestro laboratorio de sueño cuenta con moderna tecnología para el correcto diagnóstico y tratamiento de esta patología. Los pacientes que padecen SAOS requieren de una asistencia integral que permita su correcto diagnóstico evitando estudios innecesarios y la elección del tratamiento adecuado en cada caso.
Recomendaciones para realizar una Polisomnografía en el Laboratorio de Sueño
La polisomnografía consiste en el registro simultáneo de la actividad cardiorrespiratoria y neurológica durante una noche. Para ello se realiza un electroencefalograma, junto al registro de los movimientos oculares y de la actividad de algunos músculos de la cara y de las piernas. Se mide, además, el flujo aéreo, el movimiento torácico y abdominal, la oximetría de pulso y la frecuencia cardíaca. Además se coloca un micrófono para el registro de ronquidos y un sensor de posición corporal.
Estos exámenes son hechos con aparatos digitalizados que permiten una precisa adquisición de datos para el posterior análisis de la información recogida durante la noche. Este estudio no presenta riesgo alguno para el paciente, se trata de un procedimiento no invasivo, indoloro y el sueño no es inducido por medicamentos.
Un técnico de sueño, lo controla toda la noche y lo asistirá en caso de que usted necesite algún tipo de ayuda.
Se recomienda
- Traer ropa confortable para dormir, la que usa habitualmente.
- Si lo prefiere, puede traer su almohada, en caso de que no se sienta confortable en dormir con otra.
- Cene normalmente, la alimentación debe ser normal.
- Trabaje o realice las actividades diarias normalmente.
- No duerma siesta. No tome café ni bebidas cola o con cafeína a partir de las 15:00 hs
- Tome la medicación habitual que ha indicado su médico de cabecera.
- Si es un menor debe ser acompañado por un adulto
- Un cabezal de reducidas dimensiones que opera con 2 pilas AA, con capacidad de almacenamiento de señales cardio-respiratorias, con una autonomía de entre 10 a 12 hs.
- Pulsi-Oxímetro que mide y graba en forma percutánea la saturación arterial de oxi-hemoglobina y el ritmo cardíaco, a través de un sensor colocado en un dedo del paciente.
- Banda de esfuerzo tóraco-abdominal que registra los movimientos respiratorios toraco-abdominales.
- Cánula nasal -Sensor de presión: trasductor de presión que se conecta al paciente a través de una cánula nasal siliconada. Permite registrar el flujo aéreo y la presencia de ronquido.
- Apnea Link Plus Software: permite la visualización, análisis y almacenamiento de los trazados desde una PC a la cual se descargan los mismos.
Video instructivo para la correcta utilización del equipo, haga Click Aquí
Debido a que el movimiento vibratorio de las cuerdas vocales durante la fonación es demasiado rápido para ser observado directamente por el ojo humano, se precisa de algún mecanismo que consiga un efecto en cámara lenta para su visualización. El fenómeno video estroboscópico es uno de estos mecanismos, y constituye la base de la videoestroboscopia laríngea. La videoestroboscopía se basa en la interrupción periódica de la iluminación de las cuerdas vocales durante su observación para investigar el comportamiento dinámico de éstas. Permite observar con gran precisión y detalle las alteraciones de la ondulación mucosa y la situación del borde libre de la cuerda vocal.
La grabación simultánea de las imágenes en video y su estudio detenido, el análisis y medición de los desplazamientos y la correlación con el sonido a tiempo real, le ha dado un carácter muy práctico, convirtiéndola en el procedimiento diagnóstico más útil de los que disponemos actualmente para el diagnóstico de los trastornos de la voz. Lo que se ve en la videoestroboscopía es la suma de fragmentos del ciclo vibratorio que difieren ligeramente, y que crean una ilusión óptica. Cuando la iluminación intermitente se genera a idéntica frecuencia del ciclo vibratorio el efecto óptico que se obtiene es el de imagen estática.
1 (una) hora de ayuno de líquido y sólido.
Equipamiento:
Video estroboscopio – Strobolight – Cable de fibra óptica con conector universal – Laringoscopio de 8 mm de diámetro – Sistema de captura de imágenes – Endodigi – Endocamara modelo procram -Monitor tv touch sreen – Carro de transporte de video
La prueba de impulso cefálico (HIT, por sus siglas en inglés) proporciona una rápida y detallada valoración específica por oído. Nuestro equipo HIT permite realizar esta prueba de manera confortable con resultados sencillos, precisos y confiables.
Para la realización de la misma se colocan unos anteojos especiales, los cuales presentan en su interior una cámara infrarroja que permite visualizar el movimiento ocular. En la primera parte del estudio se solicitará mover la cabeza en forma voluntaria en distintas posiciones (maniobras posturales). En la segunda parte del estudio se realizan reiteradamente pequeños movimientos de la cabeza que serán registrados y medidos por un sensor. Es un estudio de aproximadamente de 30 a 45 minutos de duración.
Estudio realizado por el Dr Fabricio Martínez y su equipo médico.
Instrucciones para la realización de videonistagmografía/v-HIT
- No es obligatorio de ser solicitado por un Otorrinolaringólogo.
- No use maquillaje, rubor, delineador, etc, especialmente alrededor de los ojos. Importante: concurrir sin rimel (cara lavada, preferentemente desde el día anterior).
- No fume 4 hs antes del estudio.
- No tome alcohol, café, mate o bebidas colas 48 hs antes.
- Suspender 48 hs antes tranquilizantes (sedantes) o medicamentos para dormir (hipnóticos), medicamentos contra el mareo (antivertiginosos), miorrelajantes, antihistamínicos o descongestivos nasales. Puede tomar Melatonina para conciliar el sueño.
NO suspender medicación para el corazón, hipertensión, antiácidos, osteoporosis, hipotiroidismo, contra la disrritmia/epilepsia, o diabetes. Cualquier duda con respecto a la medicación, por favor consultar a su médico.
Puede continuar con antidepresivos (foxetín, citalopram, paroxetina), si hace más de 3 meses que los está tomando.
- Asistir SIN lentes de contacto.
ADVERTENCIA: no se puede realizar test de impulso cefálico en pacientes con lesiones de severas del cuello o en pacientes a los que el médico haya pedido que limiten actividades que impliquen movimiento del mismo.
Importante: de no poder concurrir, le solicitamos que lo haga saber con al menos 48hs de anticipación. Le ofrecemos imprimir el Consentimiento Informado del estudio, haciendo Click Aquí
Estudio realizado por la Dra. Clara Giunchi.
Equipamiento
- Videonistagmógrafo Computarizado – Modelo: VNG Plus – Marca Ecleris
- PC Pentium 300 Mhz de Velocidad – 64MB de RAM –Lectora de CD
- Estimulador Laser para VNG – Marca Ecleris
Indicaciones
- Orden médica de otorrinolaringólogo (sin perforación de tímpano ni tapón de cera)
- La autorización de la cobertura médica debe ser traída por el paciente.
- Suspender 48 hs antes tranquilizantes (sedantes) o medicamentos para dormir (hipnóticos), medicamentos contra el mareo (antivertiginosos), miorrelajantes, antihistamínicos o descongestivos nasales. Puede tomar Melatonina para conciliar el sueño. NO suspender medicación para el corazón, hipertensión, antiácidos, osteoporosis, hipotiroidismo, contra la disrritmia/epilepsia, o diabetes. Cualquier duda con respecto a la medicación, por favor consultar a su médico. Puede continuar con antidepresivos (foxetín, citalopram, paroxetina), si hace más de 3 meses que los está tomando.”
- 24 horas antes del estudio NO tomar café, mate, alcohol ni bebidas colas.
- 4 horas antes del estudio ayuno total (excepto agua)
- Asistir sin lentes de contacto
- No fumar 4 antes del estudio
- Asistir sin maquillaje en la zona de los ojos.
La Vertical visual subjetiva es la posición que un sujeto colocaría una línea al pedirle que la ajuste a la vertical real, la cual coincide con el eje de gravedad.
En situaciones patológicas esta línea sufriría una inclinación y por ende el Sujeto percibiría la vertical erróneamente.
La inclinación de la Vertical Visual Subjetiva es el signo más sensible del desequilibrio del tono vestibular en el plano del “roll”, determinado principalmente por órganos otolíticos.
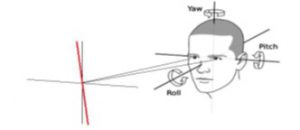
Esta prueba permite detectar de manera rápida patologías vestibulares periféricas y centrales en estado agudo.
La realización tomara de 15 a 20 minutos. Se realizará una deshabituación a la verticalidad real durante 1 a 2 minutos a oscuras para luego realizar 3 tomas de verticalidad con balde.
Se promediarán los 3 valores informando el grado de inclinación, la cual dará indicio de la severidad de la lesión, y el sentido, que determina el lado lesionado.
La prueba pierde eficacia diagnóstica en patologías crónicas del sistema vestibular.
El procedimiento consiste en la colocación de un micro catéter multilumen especialmente diseñado para este estudio y previamente desinfectado. El mismo es introducido vía nasogástrica (por la nariz se tolera mejor que por la boca dado que de esta forma provoca menos arcadas). La introducción del catéter se ve facilitada mediante la lubricación y anestesia de las fosas nasales.
Una vez en su sitio, el sistema es conectado a un dispositivo de perfusión y de registro digital, en tiempo real de la PC que hace las veces de polígrafo.
Durante el estudio, que dura 20 minutos en promedio, se le solicitará en varias oportunidades que efectúe tragos de agua.
Terminado el estudio, se extrae la sonda y se procede a elaborar un informe en base a los registros que se obtuvieron en la computadora.
Para su tranquilidad deberá saber que este procedimiento es indoloro, aunque a veces puede traer molestias como nauseas y arcadas, dependiendo de la tolerancia individual.
Le recordamos no olvidarse de traer sus exámenes previos y traer ropa cómoda.
¿Qué estudia?
- Valora la actividad motora del esófago.
- Da la información sobre la amplitud, duración y coordinación de las contracciones.
- Peristalsis del cuerpo esofágico.
- Presiones y coordinación del Esfinter esofágico inferiror (EEI).
- Presiones y relajación del EEI.
Indicaciones
Evaluación de disfagia funcional.
Anormalidades en la faringe y Esfinter esofágico superior (EES).
Trastornos motores esofágicos primarios y secundarios.
Evaluación de ERGE.
Previo a pHmetría .
Evaluación de la presión del EEI.
Evaluación de los defectos de la peristalsis (previo a la Qx).
Dolor Torácico No Cardiológico.
Esclerodermia.
Evaluación de tratamiento farmacológico.
Dilatación neumática.
Postcirugía antirreflujo y miotomía.
Indicaciones previas al estudio:
- Ayuno total de 8 horas.
- Concurrir con la última Seriada Gastroduodenal y Endoscopia Digestiva Alta.
Suspender 10 días previos al estudio la medicación Antiácida y Antisecretora y Proquinética:
- Inhibidores de bomba de protones: Omeprazol, Esomeprazol, Dexlansoprazol, Pantoprazol, Rabeprazol, Lanzoprazol.
- Antisecretoras: Ranitidina (Taural).
- Sucralfato.
- Proquinética: Trimebutina, Metoclopramida (Reliveran), Domperidona.
La obstrucción de las vías aéreas en el sector correspondiente a las fosas nasales y rinofaringe es una patología de alta frecuencia que altera considerablemente la calidad de vida.
Cuando se realiza una intervención quirúrgica de nariz como Rinoplastia Septumplastia, Rinoseptumplastia, Turbinoplastia debemos realizar este estudio.
De esta forma aseguramos si es necesaria una intervención quirúrgica para mejorar la ventilación nasal.
La rinodebitomanometría es un estudio ambulatorio. Los resultados son procesados en la computadora, obteniéndose resultados cuali-cuantitativos. Estos resultados se pueden procesar, imprimir y archivar.
El estudio es ambulatorio. El paciente debe cumplir con las siguientes indicaciones previas al estudio:
1.- No usar medicación nasal (Spray, cremas) ni tomar antialérgicos 48 horas antes del estudio.
2.- No realizar esfuerzo físico una hora antes del estudio.
3.- No fumar 12 horas antes del estudio.
4.- No usar aros ni piercing en la nariz en el momento del estudio.
El estudio es NO invasivo, no genera ninguna molestia para el paciente.
Tiene una duración aproximada de 35 minutos.
Procedimiento
Una vez informado el paciente acerca del procedimiento y realizada la calibración, se introduce un catéter flexible por uno de los orificios nasales y se coloca 5 cm por encima del esfínter esofágico inferior (localizado previamente a través de una manometría esofágica). El catéter posee varios sensores de pH y está conectado a un registrador portátil de pequeño tamaño en el cual el paciente registrará los momentos en los que se alimenta o acuesta y la presencia de síntomas.
La duración estándar de la pHmetría es generalmente de 24 hs. Durante la prueba se puede comer y realizar una actividad física prácticamente normal. No obstante el paciente tiene que tener en cuenta que se podrá lavar pero no duchar y que tampoco podrá realizar esfuerzos físicos importantes, ya que se puede dañar la sonda o el aparato. Se aconseja acudir con ropa cómoda.
Indicaciones
- Pacientes con síntomas típicos de ERGE.
- Valoración antes de la cirugía antirreflujo o tratamientos endoscópicos.
- Valoración tras la cirugía y persistencia de los síntomas.
- Evaluación de medidas terapéuticas en ERGE.Indicaciones previas al estudio:
- Ayuno total de 8 horas.
- Concurrir con la última Seriada Gastroduodenal, Endoscopia Digestiva Alta y Manometría Esofágica.
Suspender 10 días previos al estudio la medicación Antiácida y Antisecretora y Proquinética:
- Inhibidores de bomba de protones: Omeprazol, Esomeprazol, Dexlansoprazol, Pantoprazol, Rabeprazol, Lanzoprazol,
- Antisecretoras: Ranitidina (Taural)
- Sucralfato.
- Proquinética: Trimebutina, Metoclopramida (Reliveran), Domperidona.
Procedimiento
Una vez informado el paciente acerca del procedimiento y realizada la calibración, se introduce un catéter flexible por uno de los orificios nasales y se coloca 5 cm por encima del esfínter esofágico inferior (localizado previamente a través de una manometría esofágica). El catéter posee varios sensores y está conectado a un registrador portátil de pequeño tamaño en el cual el paciente registrará los momentos en los que se alimenta o acuesta y la presencia de síntomas.
La duración estándar de la Impedanciometria es generalmente de 24 hs. Durante la prueba se puede comer y realizar una actividad física prácticamente normal. No obstante el paciente tiene que tener en cuenta que se podrá lavar pero no duchar y que tampoco podrá realizar esfuerzos físicos importantes, ya que se puede dañar la sonda o el aparato. Se aconseja acudir con ropa cómoda.
Indicaciones
1. Medición de los tipos de reflujo (ácido-no ácido, líquido-gas, mixtos)
2. Evaluación de la magnitud del reflujo gastroesofágico.
3. Medición de la función deglutoria y de trasporte del bolo .
4. Evaluación de los pacientes para la terapia del ERGE.
5. Evaluación de pacientes con disfagia y dolor de pecho.
7. Evaluación de síntomas recurrentes post-cirugía antirreflujo.
Indicaciones previas al estudio:
- Ayuno total de 8 horas.
- Concurrir con la última Seriada Gastroduodenal y Endoscopia Digestiva Alta.
Suspender 10 días previos al estudio la medicación Antiácida y Antisecretora y Proquinética:
- Inhibidores de bomba de protones: Omeprazol, Esomeprazol, Dexlansoprazol, Pantoprazol, Rabeprazol, Lanzoprazol.
- Antisecretoras: Ranitidina (Taural).
- Sucralfato.
- Proquinética: Trimebutina, Metoclopramida (Reliveran), Domperidona.
La mucosa olfatoria en los humanos, se localiza en el sector superior de las fosas nasales. Esta área solo es el receptor de un complejo sistema.
El olfato y el gusto tienen una íntima relación, juntos, configuran lo que llamamos sabor, de hecho el olfato contribuye aproximadamente al 80% de la percepción de los sabores, dejándole el resto al gusto.
- Deterioro en la calidad de vida
- Accidentes (escapes de gas, inicio de incendios, ingestión accidental de sustancias nocivas para la salud, etc)
- Problemas en el cuidado personal y de terceros a cargo.(higiene, cuidado de heridas, falta de alarma ante patologías )
- Depresión
- Enfermedades neurovegetativas
- Obesidad y malnutrición
La Olfatometría, utilizada en muchos centros del mundo, es un estudio psicofísico, indoloro, no invasivo, que permite obtener información imprescindible para el estudio, asesoramiento y/o tratamiento de las alteraciones del sentido del olfato según corresponda.

